Учреждение Российской академии медицинских наук
ПРОФИЛАКТИЧЕСКАЯ МАСТЭКТОМИЯ С ОДНОМОМЕНТНОЙ РЕКОНСТРУКЦИЕЙ
(медицинская технология)
Москва - 2010
Аннотация
Медицинская технология (МТ) предназначена для профилактики рака контрлатеральной молочной железы у больных односторонним раком молочной железы из группы высокого генетического риска путём выполнения мастэктомии с одномоментной реконструкцией.
Профилактическая мастэктомия выполняется с сохранением сосково-ареолярного комплекса, реконструкция железы производится за счёт использования силиконового импланта, в некоторых случаях с использованием собственных тканей.
Применение медицинской технологии позволит снизить заболеваемость раком молочной железы и наметить тенденцию к сокращению смертности от рака молочной железы в целом. Использование одномоментной реконструкции позволит получить хорошие эстетические результаты.
Перечень специалистов, которым адресована предлагаемая технология: Врачи: онкологи, хирурги , анестезиологи-реаниматологи , генетики.
Рекомендуемый уровень/масштаб использования МТ : для учреждений, имеющих лицензию на медицинский вид деятельности по номенклатуре работ и услуг по: онкологии, хирургии.
Разработчик/соразработчик МТ: Учреждение Российской академии медицинских наук Российский онкологический научный центр им. РАМН. Директор – академик РАН и РАМН (г. Москва, Каширское шоссе, тел.(4,).
Авторы МТ: Зав. отд. реконструктивной и сосудистой хирургии врач-онколог д. м.н. , зав. лабораторией клинической онкогенетики д. м.н. врач-генетик, врач-онколог
Медицинская организация, на которую выдается разрешение МТ: Учреждение Российской академии медицинских наук Российский онкологический научный центр им. . Директор – академик РАН и РАМН (г. Москва, Каширское шоссе д. 24, тел.(4, ИНН//)
Разделы описания медицинской технологии
Введение.......................................................................................... 4 стр.
Показания к использованию
Противопоказания к использованию
новой медицинской технологии...................................................... 6 стр.
Материально-техническое обеспечение
новой медицинской технологии...................................................... 7 стр.
Описание новой медицинской технологии..................................... 8 стр.
Возможные осложнения и
способы их устранения...............................................................стр.
Эффективность использования
новой медицинской технологии.................................................стр.
Список литературы....................................................................стр.
Приложения...............................................................................стр.
Введение
Ежегодно рак молочной железы (РМЖ) диагностируется более чем у миллиона женщин во всем мире, частота его продолжает неуклонно расти. С 2003 по 2008г. прирост заболеваемости РМЖ в России составил 10,9%.
РМЖ занимает первое место в структуре онкозаболеваемости женщин. В России этот показатель составляет 20% от общей заболеваемости женщин злокачественными опухолями (, 2008).
Доля генетически обусловленного РМЖ в общей популяции составляет 5-10% (The Breast Cancer Linkage Consortium,1999, 2003).
С 1990 года было идентифицировано 4 гена предрасположенности, играющих определяющую роль при возникновении РМЖ: TP53, BRCA (BReast Cancer Associated) 1 и 2, PTEN (Phosphates TENsin).
Вероятность развития РМЖ у женщин-носительниц мутаций генов BRCA на протяжении жизни чрезвычайно высока. Кумулятивный риск развития РМЖ составляет около 90% в возрасте до 80 лет у носителей мутаций гена BRCA1 и 80% у носителей мутаций BRCA2 (Antoniou A. et al., 2003; Offit K., 2007). По сравнению с пациентами из общей популяции рак контрлатеральной молочной железы значительно чаще развивается у носителей мутаций гена BRCA1 – 64%, у носителей мутаций гена BRCA2 - 56% (The Breast Cancer Linkage Consortium, 2003).
В среднем, риск возникновения рака в контрлатеральной молочной железе составляет около 1% в год у пациентов из общей популяции. Это означает, что через десять лет риск нового рака возрастет до 10%. Однако в том случае, если у женщины имеются наследуемые мутации генов BRCA1 или BRCA2, то риск заболеть раком в будущем становится еще выше, и уже составляет более 4% в год.
По данным РОНЦ им. , показано, что частота мутаций BRCA генов в выборке больных метахронным РМЖ с онкологически отягощенным семейным анамнезом составила 52,9%, достоверно отличаясь от таковой среди больных без семейной отягощенности – 15,6%. Риск возникновения рака контрлатеральной молочной железы значительно выше для больных молодого возраста носителей мутаций генов BRCA. Доля пациентов, возраст которых на момент первого диагноза рака не превышал 41 года, составила 62,5% среди пациентов-носителей мутаций генов BRCA с метахронным РМЖ, что достоверно выше, чем в группе без мутаций (29%) и также значительно выше, чем среди пациентов старше 41 года (25%) (и соавт, 2010).
Генетически обусловленные формы рака отличны по этиологии, факторам прогноза и требуют индивидуального подхода в диагностике, тактике лечения, а также, что наиболее актуально, в разработке и внедрении профилактических методов и технологий, позволяющих предотвратить развитие РМЖ (первичная профилактика).
Минимальный риск, при котором может быть рекомендована профилактическая мастэктомия, составляет 25%, хотя некоторые Европейские центры, использующие этот вид операций, учитывают только носительство герминальных мутаций генов BRCA 1/2, предрасполагающих к развитию РМЖ.
Эффективность профилактических мастэктомий по предотвращению РМЖ оценена в двух работах, исходящих из клиники Мэйо (США, Рочестер), где профилактические мастэктомии выполняются с 1960 г. (преимущественно в виде подкожной мастэктомии). Так по данным Hartmann L. et al., 1999, снижение риска развития болезни при выполнении двусторонней профилактической мастэктомии составило 96%. Выполнение контрлатеральной профилактической мастэктомии у больных РМЖ снизило риск развития болезни на 96%.
В исследовании, выполненном в Англии Baildam A. et al., 1999г., в «здоровой» молочной железе (в т. ч. по данным маммографии), удалённой профилактически, с высокой частотой находят злокачественные изменения (18%), что обосновывает выполнение профилактических мастэктомий. Протоковая атипическая гиперплазия обнаружена в 39%, дольковая атипическая гиперплазия в 37%, протоковый рак in situ в 15%, дольковый рак in situ в 25%, инвазивный рак в 1%.
Однако чётких показаний к выполнению профилактической мастэктомии, применяемых в Европе и США, нет. Данный вид операции в некоторых странах выполняется только на основании желания пациентки.
Данные многих исследований, проводимых в странах Европы и США, показывают, что большинство женщин, которые перенесли превентивную мастэктомию, были удовлетворены своим выбором (86,5% по результатам Ann M. Geiger at al., California, 2008), довольны качеством жизни (76%) и в меньшей степени испытывали тревогу по поводу возможности заболеть раком в будущем.
Развитие РМЖ, его диагностика, лечение и профилактика у носителей мутаций BRCA1 или BRCA2 имеют ряд особенностей по сравнению с женщинами из общей популяции. Возрастной пик выявления РМЖ у носителей мутаций BRCA1 – 35-39лет; у носителей мутаций BRCA2 – 2 пика: 43 и 54 года (, 2002). Признанным методом ранней диагностики РМЖ в общей популяции женщин старше 50 лет является маммографический скрининг. Ранняя диагностика РМЖ у носителей мутаций генов BRCA является нерешённой проблемой. Маммографический скрининг в относительно молодом возрасте неэффективен. Скрининг с использованием магнитно-резонансной томографии находится в стадии разработки, неясна экономическая обоснованность такого метода. Предупреждение развития РМЖ, обусловленного генетической патологией, особо значимо, так как 80% BRCA1-ассоциированного РМЖ имеет так называемый базально-клеточный или миоэпителиальный фенотип, характеризующийся высокой степенью пролиферации, отсутствием рецепторов эстрогена, прогестерона и экспрессии Her2-neu. Это крайне агрессивная форма опухоли, характеризующаяся высоким уровнем метастазирования. Исследования показывают более низкие показатели общей и безрецидивной выживаемости в подгруппе «трижды негативных» РМЖ по сравнению с иными подгруппами РМЖ (Smid M. et al., 2008).
В России теме профилактических мастэктомий уделено недостаточное внимание. Выполнено лишь 2 работы, в которых не учитывалось носительство мутаций генов BRCA, профилактические мастэктомии выполнялись на основании обнаружения полиморфизмов генов TGFВ1 и TGFВR1 (, 2009), а также на выделении значимых факторов риска компьютерной программой ««Мamma-Skrin» для пациенток с доброкачественными изменениями молочных желез (, 2008).
Таким образом, за последнее десятилетие разработка ДНК-диагностических методик позволила идентифицировать пациентов с генетической предрасположенностью к развитию РМЖ, что обосновывает необходимость проведения в группах онкологического риска профилактических мероприятий, таких, как профилактическая мастэктомия с одномоментной реконструкцией, использование которых в клинической практике лечебно-профилактических учреждений России позволит снизить заболеваемость раком контрлатеральной молочной железы и, возможно, наметить тенденцию к сокращению смертности от РМЖ в целом.
ПОКАЗАНИЯ К ИСПОЛЬЗОВАНИЮ МЕДИЦИНСКОЙ ТЕХНОЛОГИИ
· Наличие мутаций генов BRCA1 и BRCA2
· Наличие у пациентки впервые выявленного гистологически верифицированного одностороннего рака молочной железы, либо рака молочной железы в анамнезе
ПРОТИВОПОКАЗАНИЯ К ИСПОЛЬЗОВАНИЮ МЕДИЦИНСКОЙ ТЕХНОЛОГИИ
Возраст старше 60 лет, ожирение II-III ст., артериальная гипертония с высоким риском 3, очень высоким риском 4; инсулинозависимый сахарный диабет; декомпенсированные пороки сердца, ишемическая болезнь сердца (постинфарктный кардиосклероз, мерцательная аритмия, стенокардия 1 и 2 функционального класса); инфекционно-аллергическая бронхиальная астма (без длительной ремиссии); тиреотоксический зоб; посттравматическая эпилепсия; острые инфекционные заболевания, респираторные и психические заболевания.
МАТЕРИАЛЬНО-ТЕХНИЧЕСКОЕ ОБЕСПЕЧЕНИЕ МЕДИЦИНСКОЙ ТЕХНОЛОГИИ
1. Операционная, отвечающая требованиям СанПин 2.1.3.1375-03.
2. Светильник операционный HANALUX, модель G8 – 2 шт. Рег. удостов. ФС № 000/1404
3. Анестезиологическая рабочая станция КИОН производства фирмы Сименс Элема АБ, Швеция. Рег. удост. МЗ РФ № 000/845 от 01.01.01 г.
4. Электрокоагуляторы хирургические серии «Valleylab» (Валлилаб) с принадлежностями Force FX, Force Ez, Force 2, Force Argon II, LigaSure, Surgistat II производства фирмы «Valleylab, а division of Tyco Healthcare Group LP», США, Германия, Тайвань. Рег удост. ФС № 000/1814.
5. Пластыри и повязки пластырного типа, производитель Paul Hartmann AG, Германия, рег. удостоверение ФС № 000/2316 от 01.01.01г.
6. Материал шовный хирургический, производства Resorba Wundersorgung GmbH+ Co. KG, ФРГ, рег. удост. ФС № 000/469 от 01.01.01 года.
7. Вспомогательное оборудование и материалы.
ПЕРЕЧЕНЬ ЛЕКАРСТВЕННЫХ СРЕДСТВ
ДЛЯ ОСУЩЕСТВЛЕНИЯ ТЕХНОЛОГИИ
· Атропина сульфат - рег. удостов. ЛСР - 002829/08 от 01.01.2001
· Волювен - рег. удостов. П N011337/01 от 01.01.2001
· Дексаметазон - рег. удостов. П N012237/02 от 01.01.2001
· Дормикум - рег. удостов. П N016119/01-2001 от 01.01.2001
· Кетонал - рег. удостов. П N013942/01 от 01.01.2001
· Кеторол - рег. удостов. П N0115823/01 от 01.01.2001
· Лидокаин-спрей - рег. удостов. П N014235/02 от 01.01.2001
· Натрия хлорид - рег. удостов. P N000772/01 от 01.01.2001
· Нимбекс - рег. удостов. П N0115506/01 от 01.01.2001
· Пропофол Липуро - рег. удостов. П N013600/01 от 01.01.2001
· Раствор Рингера - рег. удостов. ЛС-001550 от 01.01.2001
· Севоран - рег. удостов. П N016015/01 от 01.01.2001
· Тиопентал - рег. удостов. П N012389/01 от 01.01.2001
· Фентанил - рег. удостов. Р № 000/01 от 01.01.2001
ОПИСАНИЕ МЕДИЦИНСКОЙ ТЕХНОЛОГИИИ
Перед выполнением медицинской технологии пациентку должен проконсультировать генетик, хирург-онколог, психолог.
На этапе медико-генетического консультирования используют ДНК-диагностику с целью выявления патологического BRCA-генотипа.
Хирург-онколог применяет визуальные и планиметрические методы исследования с целью выявления показаний и противопоказаний к выполнению профилактической мастэктомии с одномоментной реконструкцией.
Предоперационная подготовка складывается из следующих мероприятий:
1. Предоперационный опрос пациента с выяснением желания выполнения профилактической контрлатеральной мастэктомии с одномоментной реконструкцией, сбор анамнеза жизни, семейного и аллергологического анамнеза.
2. Оценка состояния, структуры, выраженности птоза молочных желёз, выраженности мастопатии, наличия доброкачественных образований в молочных железах.
3. Согласование ожидаемого результата реконструкции молочной железы с учетом пожеланий пациентки, а также вероятности возникновения послеоперационных осложнений.
4. Подписание пациенткой добровольного информированного согласия на выполнение профилактической контрлатеральной мастэктомии с одномоментной реконструкцией. (Приложение 1)
5. Фотографирование пациентки в трёх стандартных позициях – от уровня шеи до надлобковой области в фас, профиль и полубоком (до и после операции).
6. Выполнение УЗИ молочных желёз и регионарных зон (лимфоузлов подмышечной, подключичной и надключичной областей), магнитно-резонансной томографии (МРТ) молочных желёз, УЗДГ вен нижних конечностей.
7. Предоперационное клинико-лабораторное обследование для плановой операции, ЭКГ с описанием.
8. Осмотр терапевтом по результатам клинико-лабораторного обследования.
9. Осмотр анестезиологом с учетом результатов клинико-лабораторного обследования и заключения терапевта.
На дооперационном этапе производится разметка пациентки в положении лёжа и стоя. Размечается срединная линия, уровень субмаммарной складки с обеих сторон, верхний, латеральный и медиальный контуры желез. Осуществляется подбор импланта по отработанной методике.
Этапы операции:
I. Этап мастэктомии
2. Дугообразным разрезом по субмаммарной складке рассекается кожа и подкожная жировая клетчатка. С помощью электроножа отсепаровывается ткань молочной железы. Толщина кожных лоскутов должна составлять в среднем 5мм, аккуратная ретракция снизит частоту возникновения краевого некроза. Следующим этапом молочная железа с фасцией поднимается от грудных мышц.
II. Этап формирования мышечного кармана.
1. Рассекается большая грудная мышца по ходу мышечных волокон на уровне 6 ребра. Затем выполняется мобилизация мышечных лоскутов вверх и медиально согласно мастэктомическому дефекту. Для лучшей визуализации операционного поля можно использовать крючок со встроенным дополнительным освещением. По передней подмышечной линии рассекается передняя зубчатая мышца, которая отсепаровывается вместе с большой грудной мышцей до латерального края постмастэктомического дефекта.
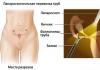
2. В случае нарушения целостности субмаммарной складки для ее формирования требуется наложение отдельных узловых швов согласно предварительной разметке субмаммарной складки на коже (см. рис.).
III. Этап реконструкции.
1. В сформированный карман помещается заранее подобранный имплант. После этого мышцы сшиваются непрерывным швом.
2. В рану устанавливается активный дренаж.
3. Затем накладываются погружные швы на подкожную клетчатку, после чего накладывается косметический шов на кожу. Линия швов обрабатывается антисептическим раствором. Накладывается асептическая повязка.
В некоторых случаях для создания полного укрытия импланта необходимо использование торако-дорзального лоскута.
Предоперационная маркировка торако-дорзального лоскута осуществляется в положении больной стоя. Размечается срединная линия спины, задняя подмышечная линия. Верхний край лоскута обозначается прямой линией, идущей от срединной линии спины через точку, соответствующую углу лопатки, к вершине задней подмышечной линии. Латеральный край обозначается путем проведения прямой линии по задней подмышечной линии до заднего отрезка крыла подвздошной кости. Между срединной линией спины и задним отрезком крыла подвздошной кости обозначается проекция широчайшей мышцы спины. Выполняется УЗДГ торако-дорзальных сосудов.
После первых двух этапов операции, описанных выше, из мастэктомического доступа выполняется мобилизация края широчайшей мышцы спины, отсепаровывание его от подкожно-жировой клетчатки спины и пересечение мышечных волокон дистальнее ножки лоскута. Затем осуществляется поворот и фиксация мышечного лоскута к краю большой грудной мышцы и к мягким тканям передней грудной стенки, тем самым обеспечивается укрытие нижнего полюса импланта, не нарушая целостности кожи спины. Использование данной методики не требует перепозиционирования пациентки на операционном столе и позволяет избежать формирования рубца на спине.
После операции используется компрессионное белье. Белье фиксирует имплант в необходимом положении и обеспечивает дозированную компрессию на верхний полюс импланта и растяжение нижнего полюса.
Первую перевязку делают на следующий день.
Швы снимают на 10-12-е сутки после операции индивидуально.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ И СПОСОБЫ
ИХ УСТРАНЕНИЯ
1. Ранние послеоперационные.
Инфицирование послеоперационной раны.
· Меры профилактики: Санирование хронических очагов инфекции перед операцией, введение антибиотиков за 40 минут до начала операции
· Способы устранения: Назначение антибиотиков широкого спектра действия, посев из раны для определения флоры и её чувствительности к антибиотикам, местно - туалет раны. При неэффективности консервативной терапии - удаление импланта. Возможно повторное эндопротезирование после лечения инфекционных осложнений.
Формирование сером (лимфоцеле).
· Меры профилактики: Дренирование подкожного кармана, ношение компрессионного белья.
- Способы устранения: пункции лимфоцеле, при необходимости - под контролем УЗИ.
Полное или частичное расхождение краев послеоперационной раны.
· Меры профилактики: Правильный подбор размера импланта, создание полного мышечного кармана, трехслойное ушивание раны - апоневроз, подкожная клетчатка, кожа.
· Способы устранения: Наложение вторичных швов.
2. Отдалённые.
Развитие капсулярной контрактуры.
· Меры профилактики: нет.
· Способы устранения: Повторная операция - капсулотомия без или с заменой импланта.
ЭФФЕКТИВНОСТЬ ИСПОЛЬЗОВАНИЯ МЕДИЦИНСКОЙ ТЕХНОЛОГИИ
В двух работах, исходящих из клиники Мэйо (США, Рочестер), где профилактические мастэктомии выполняются с 1960 г. (преимущественно в виде подкожной мастэктомии, т. е. с сохранением сосково-ареолярного комплекса) оценена эффективность профилактических мастэктомий по предотвращению РМЖ. Эффективность двусторонней профилактической мастэктомии в группе с умеренным риском: ожидалось 37,4 случая РМЖ (расчёт с использованием модели Гейла), наблюдалось 4, снижение риска развития болезни - 89,5%. В группе с высоким риском развития РМЖ 3 случая рака развились у 214 оперированных женщин; из 403 сестёр, не подвергшихся профилактической мастэктомии, рак развился у 156, снижение риска развития болезни -96%. Средний возраст выполнения операции - 42 года.
Оценена эффективность контрлатеральной профилактической мастэктомии у больных раком молочной железы из семей, в которых наблюдался рак молочной железы и/или рак яичников. У 388 больных репродуктивного периода (<50 лет) ожидалось 106.2 случая РМЖ, наблюдалось 6, снижение риска развития болезни - 94,4%. У 357 больных в менопаузе (>50 лет) ожидалось 50.3 случая РМЖ, наблюдалось 2, снижение риска развития болезни - 96,0%.
Список литературы
1. , Аксель населения России и стран СНГ от злокачественных образований в 2006 г. // Вестник РОНЦ им. РАМН, т. 19, №2 (прил. 1), 2008 с.91-119
2. Breast Cancer Linkage Consortium. Carrier risks in BRCA 2 mutation carriers. J Natl Cancer Inst 1999; 91: .
3. Antoniou A, Pharoah PD, Narod S, et al: Average risks of breast and ovarian cancer associated with BRCA1 or BRCA2 mutations detected in case series unselected for family history: A combined analysis of 22 studies. Am J Hum Genet 72:, 2003
4. Offit K, Thom P. Cancer risks in BRCA1 and BRCA2 mutation carriers. In: Rebbeck T, Isaacs C, editors. Hereditary breast cancer. Informa. In press 2007.
5. Hoogerbrugge N., Bult P., de Widt-Levert L. M., Beex L. V., Kiemeney L. A., Ligtenderg M. J., Massuger L. F., Boetes C., Manders P., Brunner H. G. High prevalence of premalignant lesions in prophylactically removed breasts from women at hereditary risk for breast cancer. J Clin Oncol 2003 Jan 1; 21(1):41-5
6. Altschuler A, Nekhlyudov L, Rolnick SJ, Greene SM, Elmore JG, West CN, Herrinton LJ, Harris EL, Fletcher SW, Emmons KM, Geiger AM Positive, negative, and disparate--women"s differing long-term psychosocial experiences of bilateral or contralateral prophylactic mastectomy. Breast J. 2008 Jan-Feb;14(1):25-32.
7. Любченко наследственной предрасположенности к раку молочной железы и разработка индивидуального прогнозирования развития, течения и профилактики заболевания. Автореферат дисс. ...к. м.н., М, 2002.
8. Familial Breast and Ovarian Cancer: Genetics, Screening and Management, Edited by Patrick J. Morrison, Shirley V. Hodgson and Neva E. Haites, Cambridge University Press, 2002
9. Smid M., Wang Y., Zhang Y. et al. Subtypes of breast cancer show preferential site of relapse. Cancer res 20: 3108-14
10. Ходорович профилактика генетически обусловленных форм рака молочной железы у женщин. Автореферат дисс. ...к. м.н., М, 2009
11. Хирургическая профилактика рака молочной железы на стадии предрака. Автореферат дисс. ...к. м.н., М, 2008.
Приложение 1.
Информация для пациента и форма согласия на выполнение профилактической контрлатеральной мастэктомии с одномоментной реконструкцией
Название операции:
Профилактическая мастэктомия справа / слева с одномоментной реконструкцией
Ф. И.О. хирургов: _____________________________________________________________________
_____________________________________________________________________
ВВЕДЕНИЕ
У Вас обнаружен рак молочной железы и генетическая патология, которая обусловливает риск развития у Вас рака второй молочной железы. В связи с этим мы предлагаем Вам выполнить профилактическую мастэктомию с одномоментной реконструкцией и стать участником исследования по профилактике рака молочной железы.
Такой вид профилактики рака молочной железы, как мастэктомия, ещё не зарегистрирован в Российской Федерации как стандарт, хотя широко применяется за рубежом, начиная с 1960г.
По данным литературы вероятность развития рака молочной железы у женщин-носительниц мутаций генов BRCA на протяжении жизни чрезвычайно высока, составляет около 90% в возрасте до 80 лет. При наличии одностороннего рака молочной железы и мутаций генов BRCA рак противоположной молочной железы развивается в 56-64% случаев. Риск возникновения рака противоположной молочной железы значительно выше для больных молодого возраста (моложе 40 лет) с генетической патологией.
По данным американских исследователей выполнение профилактической мастэктомии больным раком молочной железы снизило риск развития рака второй молочной железы на 96 %. Данные многих исследований свидетельствуют о том, что в ткани удалённой профилактически молочной железы находят злокачественные изменения, которые не были обнаружены при обследовании до операции.
Применяемый способ профилактики не исключает риск развития у Вас рака противоположной молочной железы, однако существенно его снижает – приблизительно на 96%.
ПРОЦЕДУРЫ ИССЛЕДОВАНИЯ
Этап отбора.
Если Вы решите стать участником данного исследования, в предоперационном периоде Вам будет выполнена магнитно-резонансная томография (МРТ) молочных желёз (если в последнее время вы не проходили это обследование). Этот метод более информативен, чем ультразвуковое исследование (УЗИ) или маммография, и позволяет с большей достоверностью выявлять не определяемые на ощупь злокачественные образования молочных желёз.
У Вас возьмут приблизительно 15 мл крови из вены для стандартных лабораторных исследований, которые позволят Вашему врачу отслеживать изменения в значениях показателей крови.
Этап оперативного вмешательства.
Если Вы будете согласны стать участником исследования, Вам будет выполнена подкожная мастэктомия справа / слева с одномоментной реконструкцией
____________________________(указать метод реконструкции молочной железы) __________________________________________________________
________________________________________________
Операция выполняется под общим обезболиванием.
Процедуры исследования.
Если Вы станете участником данного исследования, Вы должны будете приходить на приём к врачу спустя 3 месяца, 6 месяцев после операции, далее с интервалом в 6 месяцев в течение двух лет, затем 1 раз в год.
Во время каждого посещения будут проводиться следующие процедуры:
· общий осмотр
· УЗИ молочных желёз и регионарных зон, УЗИ органов брюшной полости и малого таза, рентгенологическое исследование органов грудной клетки, сканирование костей скелета
· до операции, спустя 6 месяцев и 1 год после операции Вам будут выдавать три анкеты:
1. Опросник Бека (анкету для оценки уровня депрессии)
2. Опросник Спилбергера (анкету, определяющую уровень тревоги)
3. Анкета качества жизни, в которой будут содержаться вопросы о Вашем физическом и эмоциональном состоянии, а также способности заниматься повседневной деятельностью.
Заполнение анкет занимает примерно 30 минут. Заполнив эти анкеты, Вы должны будете отдать их Вашему врачу, который ознакомится с ними в Вашем присутствии. Информация личного характера, содержащаяся в анкетах будет содержаться в тайне от третих лиц.
· до и после операции будет выполнена фотосъёмка в трёх стандартных позициях (от уровня плеч до лона).
ПРОДОЛЖИТЕЛЬНОСТЬ УЧАСТИЯ В ИССЛЕДОВАНИИ
Не ограничивается
ПРИЧИНЫ ПРЕКРАЩЕНИЯ УЧАСТИЯ В ИССЛЕДОВАНИИ
Участие в данном исследовании является добровольным. Вы можете отказаться от участия в исследовании или в любой момент прекратить свое участие в нем, что никоим образом не отразится на качестве получаемой Вами медицинской помощи. Если Вы решите прекратить участие в исследовании, Вы должны будете сообщить о своем решении врачу, отвечающему за проведение исследования.
РИСК, СВЯЗАННЫЙ С УЧАСТИЕМ В ИССЛЕДОВАНИИ
Риск, связанный с проведением процедур исследования
Взятие крови на анализ может вызывать следующие реакции:
- болевые ощущения, появление отека, образование кровоподтека, воспаление или покраснение в месте введения иглы, головокружение, развитие инфекции в месте введения иглы.
Риск, связанный с выполнением оперативного вмешательства .
- Кровотечение, требующее переливание донорских компонентов крови Осложнения, связанные с проведением общей анестезии Осложнения со стороны раны: гематома, расхождение швов, некроз кожных лоскутов, инфекционные осложнения, требующие назначения антибиотиков и повторного оперативного вмешательства с целью их коррекции
Последствия выполненной операции:
- Временное ограничение физической активности и трудоспособности Болезненные ощущения Отсутствие лактационной функции Возможны снижение чувствительности кожи молочной железы и отёк кожи в зоне операции Возможна некоторая асимметрия оперированных молочных желёз
ВОЗМОЖНАЯ ПОЛЬЗА ОТ УЧАСТИЯ В ИССЛЕДОВАНИИ
Участие в исследовании может значительно сократить риск развития у Вас рака противоположной молочной железы в будущем (приблизительно на 96%).
Мы надеемся, что информация, полученная в рамках данного исследования, в будущем окажется полезной для профилактики рака и лечения пациентов, страдающих опухолевыми заболеваниями.
ДРУГИЕ ВИДЫ ПРОФИЛАКТИКИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
Решение относительно выполнения профилактической мастэктомии является добровольным. Вы можете отказаться от предлагаемой операции. Врач, отвечающий за проведение исследования, подробно расскажет Вам о преимуществах и побочных эффектах других возможных видов профилактики рака молочной железы, таких как лекарственная профилактика, профилактическое удаление яичников, динамическое наблюдение. Рекомендуем Вам обсудить с врачом эти и другие доступные виды профилактики.
СТОИМОСТЬ ПРОЦЕДУР И ОБСЛЕДОВАНИЙ, ПРОВОДИМЫХ В РАМКАХ ИССЛЕДОВАНИЯ
Участие в данном исследовании может быть связано с дополнительными расходами (например, с транспортными расходами в связи с дополнительными посещениями медицинского учреждения). Расходы, связанные с проведением диагностических процедур, посещением врача и выполнением лабораторных исследований в рамках стандартного лечения Вашего заболевания, будут покрываться в рамках государственных программ здравоохранения или Вашей страховой компанией. Покрытие таких расходов зависит от условий договора с Вашей страховой компанией. Стоимость расходных материалов для реконструкции молочной железы (импланты) будет покрываться квотой на лечение.
ВОЗНАГРАЖДЕНИЕ ЗА УЧАСТИЕ В ИССЛЕДОВАНИИ
Никакого вознаграждения за участие в исследовании не предусмотрено.
ПРАВА, ПРЕДОСТАВЛЯЕМЫЕ УЧАСТНИКАМ ДАННОГО ИССЛЕДОВАНИЯ
Вы можете отказаться от участия в исследовании или в любое время прекратить свое участие в нем. В случае появления какой-либо важной информации или изменений, связанных с порядком проведения или процедурами исследования и способных повлиять на Ваше желание участвовать в нем, Вам сообщат об этом. Вы имеете право задавать врачу, отвечающему за проведение исследования, вопросы относительно данных, полученных о Вас в ходе исследования, и выяснять, с какой целью производится сбор информации. Вы также можете попросить врача разрешить Вам ознакомиться с имеющей к Вам отношение информацией и при необходимости потребовать внести в нее исправления. Подписывая данную форму и принимая участие в этом исследовании, Вы не лишаетесь своих законных прав.
ПОЛУЧЕНИЕ ДОПОЛНИТЕЛЬНОЙ ИНФОРМАЦИИ
Вы имеете право в любой момент задавать любые интересующие Вас вопросы о проводимом Вам лечении, данном исследовании, возможных и (или) установленных рисках, связанных с участием в нем, а также правах, которые предоставляются участникам исследования. В случае возникновения вопросов касательно данного исследования Вы можете позвонить врачу, отвечающему за его проведение:
_________________________________________________________________ (Ф. И.О. врача)
Тел.:_____________________________________________________________
КОНФИДЕНЦИАЛЬНОСТЬ ПОЛУЧЕННОЙ ИНФОРМАЦИИ
Вы имеете право на неприкосновенность личной жизни. В связи с этим все данные, которые будут получены о Вас в рамках настоящего исследования, будут храниться в тайне в соответствии с требованиями законодательства РФ.
Результаты исследования, в том числе копии снимков, полученных в результате проведения магнитно-резонансной томографии, фотографии, могут быть опубликованы в научных журналах или представлены на медицинских конференциях, однако материалы таких публикаций или докладов не будут содержать никакой информации, позволяющей установить Вашу личность.
Мне было предоставлено достаточно времени для рассмотрения возможности участия в этом исследовании и даны ответы на все интересующие меня вопросы. Я понимаю, что участие в настоящем исследовании является добровольным и отказ от участия в нем (сейчас или впоследствии) не повлечет за собой никаких штрафных санкций или ущемления моих законных прав.
Мне был выдан подписанный и датированный экземпляр данной формы согласия.
Я даю согласие на выполнение мне профилактической мастэктомии с одномоментной реконструкцией.
Ф. И.О. пациента (печатными буквами)_________________________________________________
__________________________________________________________________________________
Дата __________________ Подпись пациента
Ф. И.О. лица, получавшего согласие пациента (печатными буквами)_________________________
__________________________________________________________________________________
Дата _____________________ Подпись лица, получавшего согласие пациента
Рисунок. Формирование субмаммарной складки
Превентивная мастэктомия, или профилактическое удаление молочных желез, официально в России проводится с 2010 года. Операция востребована среди женщин, имеющих генетическую предрасположенность к онкологическим заболеваниям груди. Пластика позволяет устранить риск появления опухоли, и все больше женщин хотят знать, где проводится превентивная мастэктомия в Москве.
Превентивная мастэктомия в центре Блохина в Москве
Онкологический центр им. Блохина — крупнейшая клиника для пациентов с раковыми заболеваниями в России и Европе. Здесь проводятся профилактические и лечебные пластические операции на груди под руководством лучших хирургов страны.
Преимущества проведения профилактической мастэктомии в центре Блохина:
- Эффективные лечебно-профилактические процедуры с дополнительными исследованиями на базе ведущих НИИ Москвы.
- Использование инновационных технологий и препаратов.
- Максимально достоверная диагностика для назначения курса лечения.
- Применение современных терапий на основе лучших авторских методик.
Здесь вы можете сдать необходимые анализы или прислать результаты обследований. Доктор помогает избавиться от злокачественных опухолей молочных желез и восстановить полноценную здоровую жизнь. Перед операцией пациента направляют к узкопрофильным врачам на осмотры.
Почему направляют к психотерапевту перед превентивной мастэктомией?
Полное удаление молочных желез — это мощный стресс для любой женщины. Принятие такого решения, особенно без постановки диагноза рак, влияет не только на физические внешние данные, но также на психоэмоциональное состояние пациентки. Осознанный отказ от собственной привлекательности может нанести непоправимый вред психике, именно поэтому врачи направляют пациентов к психотерапевту перед превентивной мастэктомией.
На приеме психотерапевт оценивает психологический настрой пациента, выявляет возможные расстройства психики. При обнаружении серьезных нарушений нервной системы доктор не допускает к операции или предлагает провести одномоментную пластику — удаление груди и установку имплантов.
Если у женщины обнаружен рак молочной железы , то очень часто она оказывается перед выбором метода лечения. Особенно, когда действительно можно предложить альтернативы. Но прежде чем принять решение нужно очень тщательно взвесить все «за» и «против».
Медики решили выяснить, насколько женщины перенёсшие операцию остались довольны своим выбором. Специалисты провели массовое исследование.
Было опрошено около 800 женщин выбравших профилактическую мастэктомию и 100 женщин, выбравших иные методы. Возраст пациенток был от 18 до 80 лет.
В ходе исследований выяснялись следующие параметры:
- Качество жизни
- Удовлетворенность операцией
- Форма тела
- Сексуальная удовлетворённость
- Беспокойство о возвращении болезни
- Общее отношение к здоровью
Результаты исследования показали, что из 800 женщин – 89% были удовлетворены операцией, а 79% и качеством жизни.
Среди выбравших иные методы лечения 75% были удовлетворены качеством жизни, и эти же 75% имели сильное беспокойство по поводу возможности вновь заболеть, а это на 50% больше чем среди женщин перенесших операцию.
Исследователи сделали вывод, что большинство женщин перенесших профилактическую мастэктомию остались довольны своим выбором. Они же в меньшей степени испытывают тревогу. Среди них же есть те, кто недовольны сексуальной жизнью и своей внешностью (что в наше время вполне поправимо), такой же процент подобных недовольств и среди женщин оставивших грудь. Не всегда депрессия и сниженная самооценка посещает людей имеющих какие-либо физические недостатки.
Превентивная (профилактическая) мастэктомия – не панацея и уж тем более не идеальное решение проблемы рака. У нее есть как достоинства, так и свои недостатки.
Какой бы выбор вы не делали это ВАШ выбор. Главное, не затягивайте с обследованиями и лечением , а наблюдающий доктор всегда посоветует лучший вариант именно в вашей ситуации.
Факторы риска, являющиеся показанием к профилактическому удалению молочной железы:
- Отягощенный анамнез (случаи заболевания раком груди среди близких родственников);
- Существующая онкология молочной железы;
- Сильная тревога по поводу возобновления рака в будущем;
- Сомнения в возможности ранней диагностики онкологии;
- Нежелание более проходить противораковое лечение.
В любом случае даже хирургическое вмешательство не дает 100% гарантии в возможности развития рака в будущем. Только чуткий врачебный контроль и своевременные обследования могут дать возможность вовремя обнаружить патологию, которая может возникнуть даже на месте удаленной молочной железы.
Клиника работает ежедневно.
Часы приема врачей – с 10.00 до 17.00.
Суббота - с 10.00 до 13.00
Гипертоническая болезнь 1 степени является легкой формой течения заболевания и проявляется в незначительном повышении давления.
Гипертоническая болезнь 1 степени относится к легкой форме течения заболевания. Повышение давления происходит в небольших пределах, систолическое – до 140-159 мм рт ст, диастолическое – 90-99 мм рт ст. Поражение органов-мишеней при этом не наблюдается, в отличие от пени. Органы-мишени – это сердце, головной мозг, почки, глаза.
Основными симптомами являются эпизоды подъема артериального давления. Пациенты ощущают его как головную боль в районе затылка, которая может сопровождаться мельканием мушек перед глазами, головокружением, шумом в ушах.
Терапия гипертонической болезни 1 степени
В настоящее время терапия слагается из нескольких составляющих, сюда входит изменение образа жизни, коррекция кардиоваскулярного риска, снижение давления до целевого уровня с помощью лекарственных препаратов (требуется пожизненная терапия), улучшение качества жизни больного.
При терапии гипертонической болезни 1 степени большое внимание уделяется немедикаментозным способам регуляции кровяного давления. Сюда относится изменение образа жизни и питания:
- Снижение избыточной массы тела до нормальных параметров (в идеале). При уменьшении веса всего на 1 кг происходит снижение систолического артериального давления на 3 мм рт ст, а диастолического на 1-2.
- Прекращение курения.
- Ограничение потребления алкоголя максимум до 20-30 г в день для мужчин, и 15 мл для женщин, т.к. у них алкоголь быстрее всасывается, и кроме того, как правило, женщины имеют меньшую массу тела по сравнению с мужчинами. Алкоголь не только является фактором риска развития гипертонической болезни, но еще вызывает устойчивость к проводимой терапии.
- Увеличение физической активности – хотя бы 30-40 минут ходьбы в быстром темпе каждый день.
Раньше считалось что контроль стресса и релаксация тоже способны привести к снижению АД, но последующие клинические исследования не подтвердили этот факт.
- Уменьшение потребления поваренной соли до 4,5 г в день. Для пожилых людей эта цифра еще меньше – 2 грамма в день. 6 грамм соли содержится в одной чайной ложке. Поэтому для лучшего контроля можно рекомендовать отказаться от соли при приготовлении пищи, и подсаливать еду в процессе её приема из отмеренной порции.
- Увеличение потребления продуктов, богатых калием, магнием и кальцием.
- Увеличение потребления овощей и фруктов.
- Снижение потребления кофеина.
- Ограничение жиров животного происхождения.
- Ограничение применения легкоусвояемых углеводов.
Лечение гипертонической болезни 1 степени
В первую очередь нужно обратиться к врачу. На основании Вашего анамнеза он назначит Вам индивидуальное лечение. Это может быть как
Опухоль груди (рак) - новообразование тканей молочной железы, характеризующееся злокачественным течением и возможностью давать осложнения (метастазы). Злокачественные процессы в молочной железе (рак) в настоящее время занимают лидирующие позиции среди всех опухолевых патологий женщин. Несмотря на то, что молочная железа доступна для визуального, пальпаторного, инструментального исследований, часто опухолевидное уплотнение пропускается на ранних стадиях.
Опухоль груди, на любой стадии, в большинстве случаев лечится хирургическим путём - производится удаление тканей молочной железы, в сочетании с лучевыми и фармакологическими методами лечения. После мастэктомии, выполненной с целью удалить опухоль груди, остаётся косметический дефект. Он может быть скорректирован как во время самой операции (не во всех случаях), так и в результате пластики (восстановления молочной железы), для этого требуется дополнительная хирургическая коррекция.
Ещё недавно, тотальная мастэктомия была методом лечения только подтверждённого гистологически рака этого органа. Сейчас удаление тканей груди проводится не только после установления диагноза злокачественной опухоли. Появился метод, называемый «превентивная мастэктомия» - операция, выполняющаяся с профилактической целью - не допустить злокачественный процесс в груди, либо повторный случай опухоли в другой железе, особенно, если установлен высокий риск развития рака .
Профилактика опухолей железистой ткани груди (особенно злокачественных и рака), должна осуществляться на протяжении всей жизни женщины. Риск рака ниже у женщин, длительно лактирующих (кормивших грудью), не имеющих воспалительных заболеваний репродуктивной сферы и не страдающих ожирением.
Профилактическое удаление тканей груди (превентивная мастэктомия) - реальный способ не допустить рак (карциному) у таких женщин. Риск рака груди может достигать 80% и зависеть от предшествующих онкологических заболеваний, возраста пациентки и от того, наблюдался ли опухолевый процесс (злокачественного характера) у кровных родственниц.
Как проводится профилактическая мастэктомия?
Оперативное удаление тканей молочных желез, с возможной одновременной пластикой и применением имплантов - всё чаще используемый хирургический метод (превентивная мастэктомия) профилактики рака у женщин. Разрез кожи осуществляется по складке под грудью или используется околоареолярное рассечение. Удаляют избыток кожи (если он есть) и максимально возможную железистую ткань груди (включая подмышечную и подключичную). Кожу, сосок, фасции, мышцы и околососковую область не удаляют, что позволяет добиться хорошего визуального эффекта после мастэктомии. Удаляют также молочные протоки, при этом кровоснабжение кожи сохраняется. Затем в разрез вводят импланты, полностью замещающие удалённую ткань. Через несколько месяцев после мастэктомии послеоперационные рубцы становятся менее заметными, значительно улучшается внешний вид груди.
Превентивная мастэктомия - вмешательство, о котором могут задуматься женщины, в семьях которых рак (карцинома) груди наблюдался у кровных родственниц, особенно если злокачественная опухоль трудно поддавалась лечению и имела быстрый рост.
Операция «превентивная мастэктомия» будет полезна при сочетании выявленного положительного теста на мутацию BRCA1 и BRCA2 , с нежеланием пациентки подвергаться тяжёлому психологически и физически, длительному противораковому лечению.
Профилактическое удаление тканей молочной железы, кроме снижения всех рисков, в некоторых случаях имеет ещё и эстетический эффект, так как в результате вмешательства «превентивная мастэктомия» возможно улучшение внешнего вида груди и коррекция размера молочной железы.
Кроме того, женщина перестаёт ощущать постоянное психологическое давление и ожидание рака, так как после мастэктомии она уже не думает о возможности появления у неё такого тяжёлого онкологического заболевания, как рак (карцинома) молочной железы, уменьшается тревожность, уходит депрессия и плохое настроение.
К недостаткам метода "превентивная мастэктомия" можно отнести невозможность после операции, в будущем осуществлять кормление (лактацию) ребёнка грудью, нарушение чувствительности в области груди и сосков после мастэктомии, послеоперационный период.
Таким образом, профилактика опухолей груди злокачественного характера у женщин с высоким риском может быть успешно осуществлена с помощью профилактического хирургического вмешательства, носящего название превентивная мастэктомия.